脳卒中とは、「脳」の血管が、詰まったり破れたりすることで、急に脳の一部の働きが悪くなり、それによって急に身体の働きが悪くなる病気の総称です。
脳の血管が詰まったり破れたりする原因は、長年にわたる生活習慣病により、知らず知らずのうちに心臓や全身をめぐる血管がいたみ、最終的に脳の血管がやられてしまうことがほとんどです。
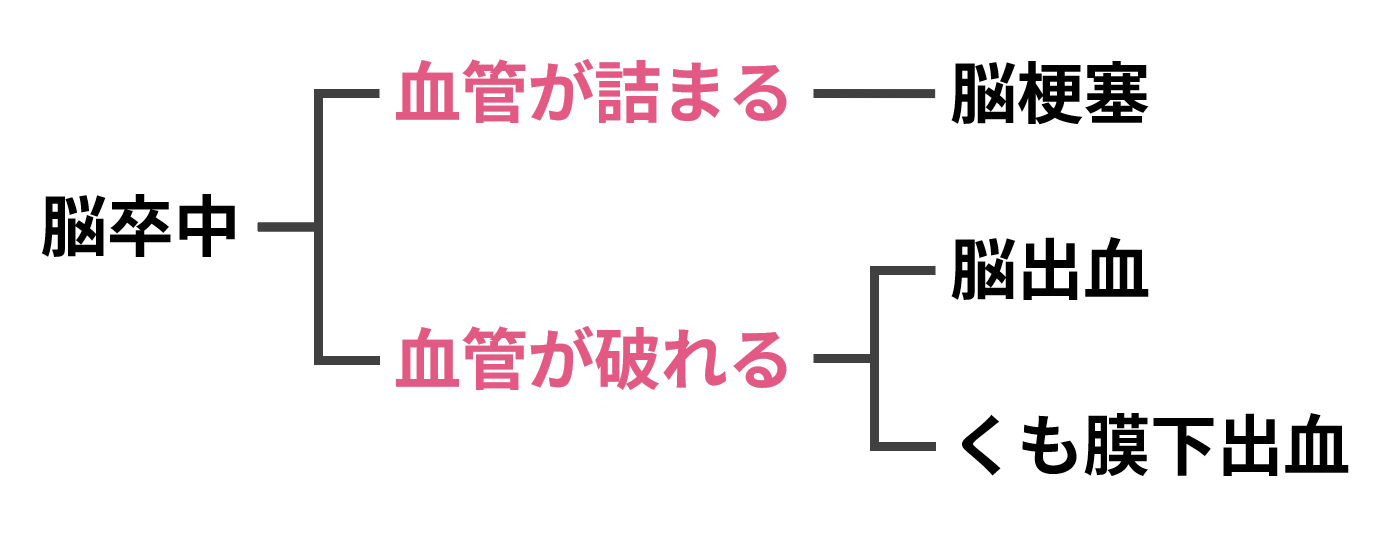
脳卒中には、血管が詰まっておこる脳梗塞、血管が破れておこる脳出血とくも膜下出血の、3つが含まれます。
また、脳梗塞が起きかかったものの、症状が短時間で消失してしまう一過性脳虚血発作(脳卒中の前触れ)という病気もあります。
※一過性脳虚血発作(TIA)
脳梗塞の場合は、発症前に脳梗塞と同じ症状が一時的に現れる一過性脳虚血発作(TIA)が起こることがあります。一過性脳虚血発作は、脳の血管に血液の塊である血栓が短時間で溶けてしまい、血流が再開し症状は自然に治まります。しかし、TIAを起こした人の3~4割が、その後に脳梗塞を発症します。特に、TIAを起こして1~2日間が危険です。放置した場合、翌朝に脳梗塞を発症する危険性もあるので、その日のうちに脳卒中の専門病院へ行くことが大切です。
脳卒中の中で、脳の血管が詰まるタイプを「脳梗塞」と呼びます。
脳梗塞には、脳の細い血管が詰まる「ラクナ梗塞」、脳の太い血管が詰まる「アテローム血栓性脳梗塞」、心臓でできた血の塊が脳の血管へ流れて詰まる「心原性脳塞栓症」、の3つのタイプがあります。
脳の細い血管が厚くなり、血管の内壁が狭くなることで、そこに血の塊が詰まります。

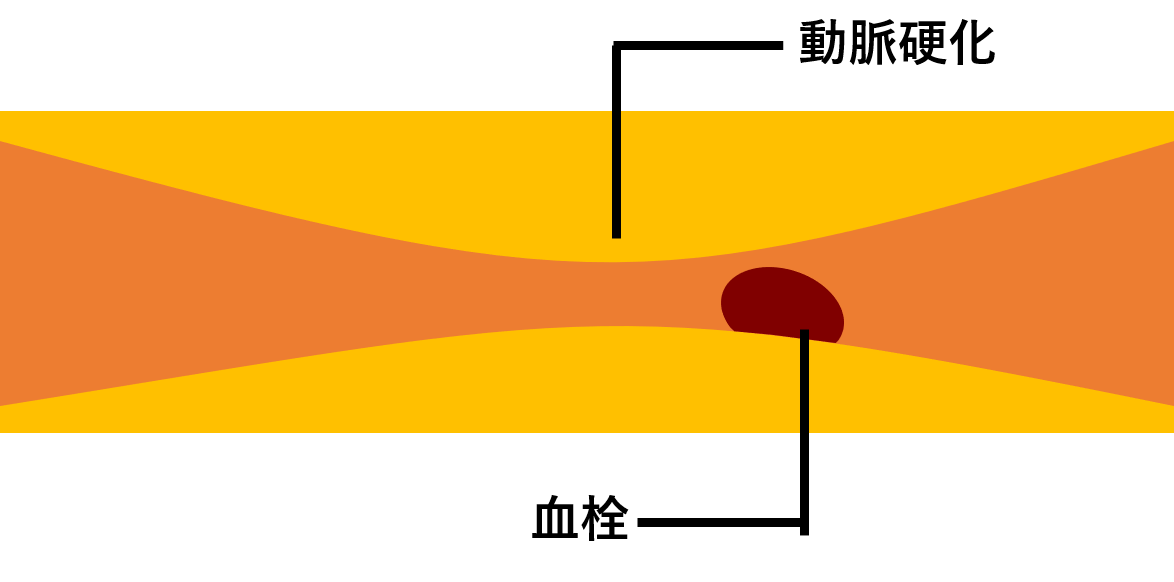
脳の太い血管の動脈硬化が進行することで起こります。血管が徐々に細くなり最終的に詰まってしまったり、血管壁から血栓が剥がれ、脳の血管が詰まることで起こります。
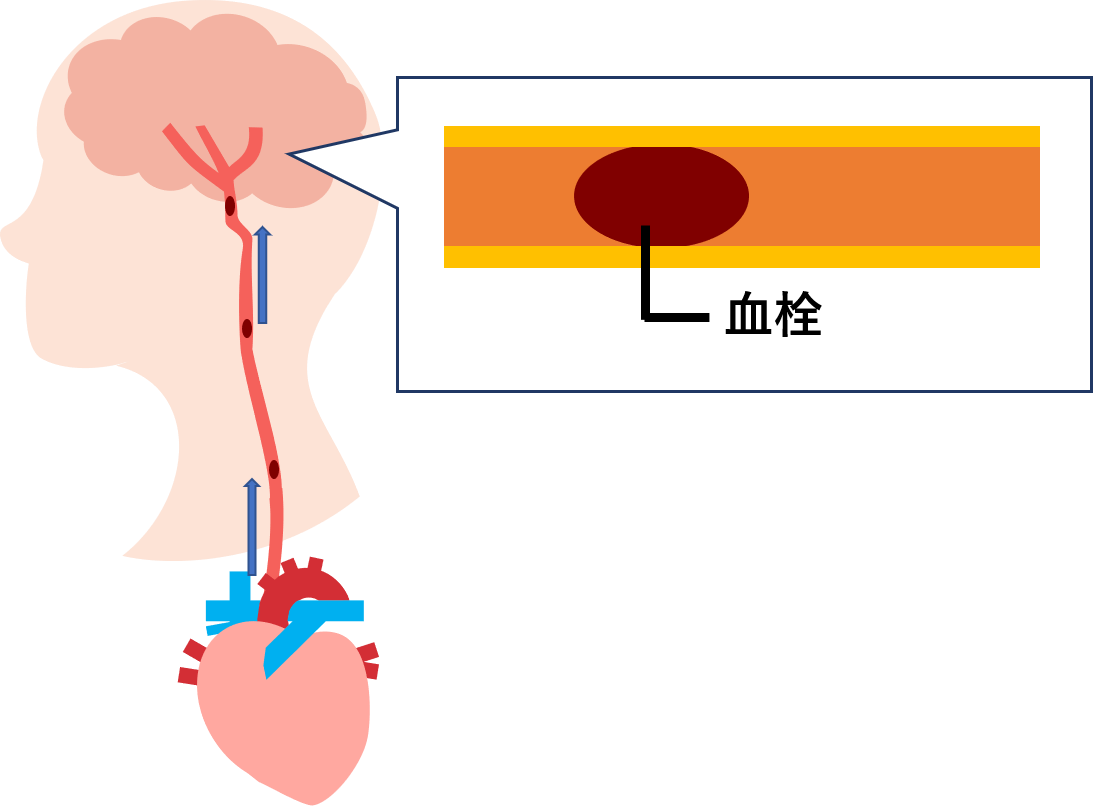
心臓で作られた血栓が脳に流れてきて詰まります。
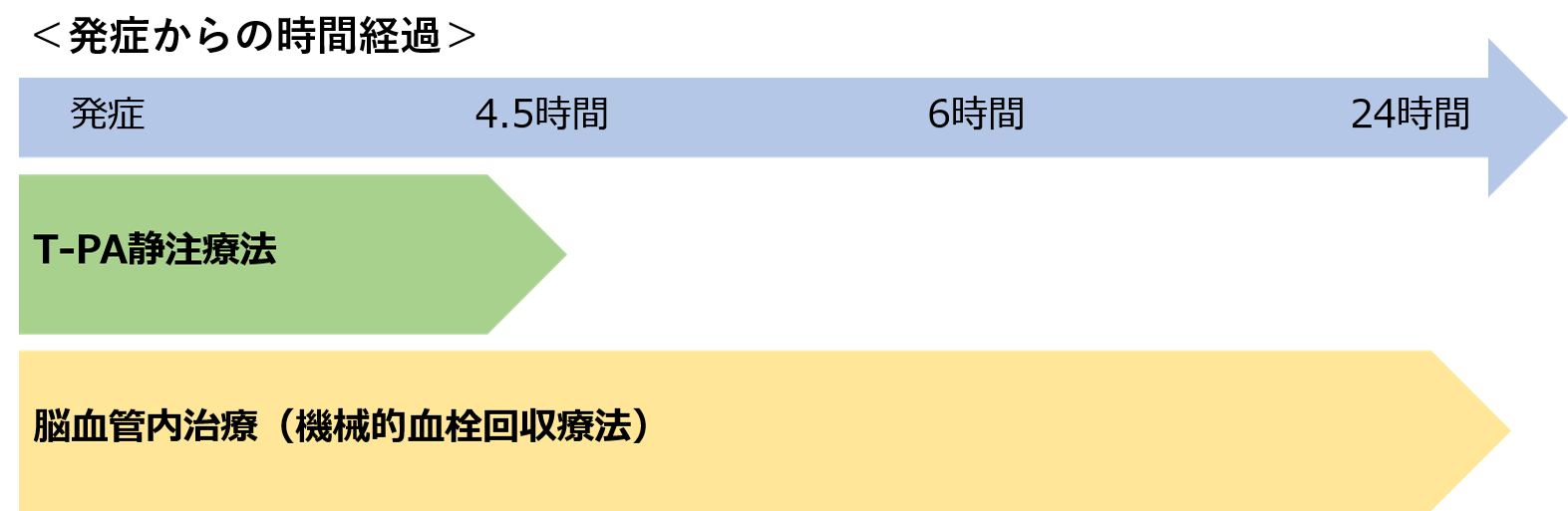
急性期脳梗塞への治療は、発症からの時間経過により、可能な選択肢が異なります。
<ポイント>
どちらの治療も早ければ早いほど有効性が高く、後遺症を軽くすることができる可能性があります。
時間が経ってしまった脳梗塞では、脳の血流を再開させても、症状が改善しないことがあり、可能な限り早く治療することが重要です。
脳梗塞を疑ったら、直ちに119番に電話し、救急車を呼びましょう。
脳内の細い血管が破れて出血するタイプを脳出血と呼びます。
出血により、脳の内部に血液の塊が形成され、出血によって、脳組織が破壊されたり、脳組織が圧迫をうけることにより症状がでます。
後遺症を残すことが多く、出血部位や出血量によっては命に関わることになります。

脳の表面を覆っているくも膜と脳表面との間のクモ膜下腔に、出血が起きた状態です。原因のほとんどは、脳の表面の血管にできたコブ(脳動脈瘤)が破れることによるものです。
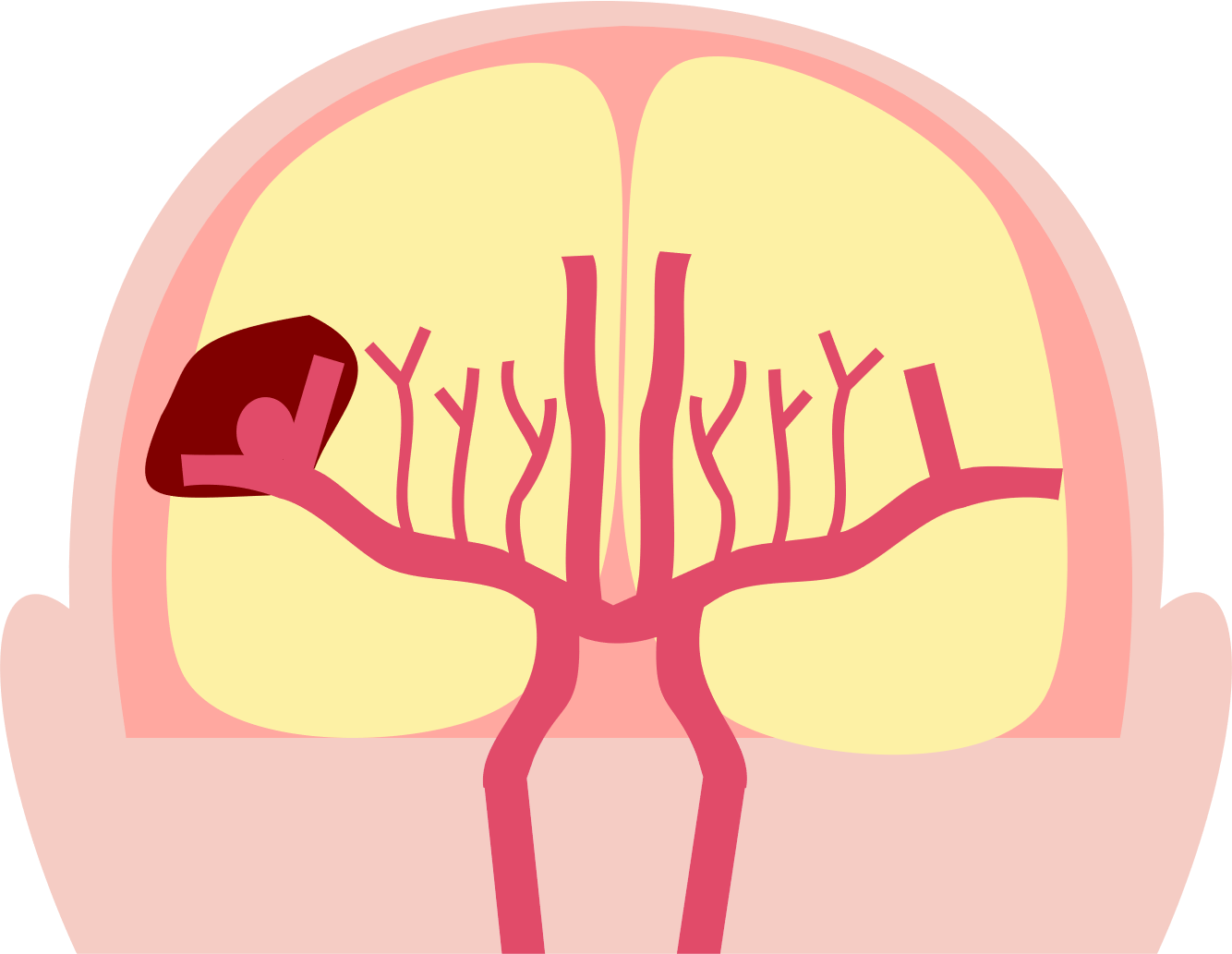
※国立循環器病研究センターホームページより引用
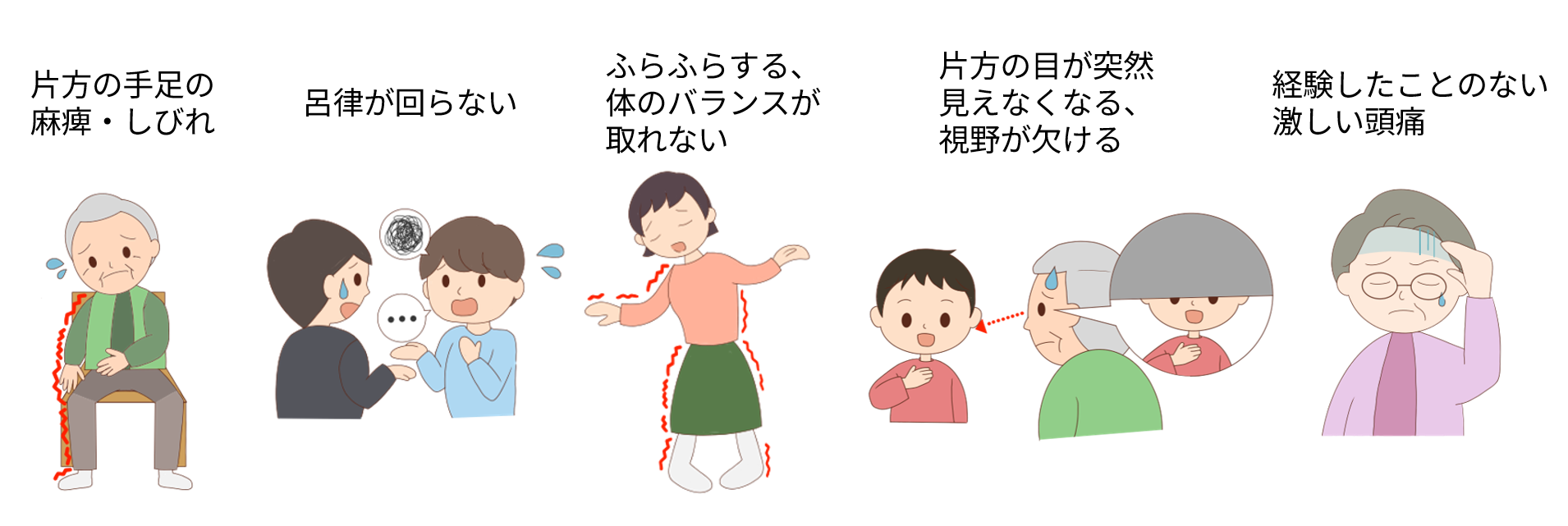

これら症状のうち、1つだけの症状が出現することもありますし、いくつかの症状が重なる場合があります。また、重症な場合には意識が悪くなることもあります。もし、ご自分や周囲の人にこのような症状がみられましたら、一刻も早く専門医を受診してください。

※FASTで脳卒中を疑おう !
より簡潔に、3つの症状(顔の麻痺、腕の麻痺、言葉の障害)を取り上げたFAST(Face Arm Speech Time:ファスト)という標語も良く使われます。
(平成22年度循環器病研究開発費「新しい脳卒中医療の開拓と均てん化のためのシステム構築に関する研究」班より)
脳卒中のリハビリテーション
脳卒中は退院後の生活習慣などにより再発のリスクが上がります。最大の危険因子は、加齢と高血圧、心房細動(不整脈)です。そのほかの危険因子も挙げられています。コントロールできる主要な危険因子は、
①高血圧②糖尿病③脂質異常症④不整脈⑤喫煙⑥飲酒
さらに、血栓の形成を予防する抗血栓薬の内服は大切です。
病気にならない生活習慣について
脳卒中の後遺症
国立循環器病研究センターホームページ(脳卒中)
<監修>
木村 和美(日本医科大学大学院医学研究科 神経内科学分野 大学院教授)
虚血性心疾患(急性心筋梗塞・狭心症)
動脈硬化や血栓で、心臓の筋肉に酸素・栄養を送る血管が詰まったり狭くなったりして、前胸部などに痛み、圧迫感を生じます。
心臓弁膜症
心臓にある弁が硬くなって開きにくくなったり、弁がうまく閉じず血液が戻ってきてしまい、心臓の働きに支障をきたします。
不整脈
心臓のリズムが異常な状態です。脈が速くなったり、遅くなったり、不規則になったり、また突然死に繋がることもあります。
心不全
心臓のポンプの働きが弱くなったり、心臓の筋肉が固くなって、全身へ血液を上手く送れない状態で、息切れや浮腫などの症状がでてきます。
大動脈瘤・大動脈解離
大動脈の壁が膨らんだり、壁が裂けることで起こる病気です。破裂や解離は緊急性の高い重症の病気です。
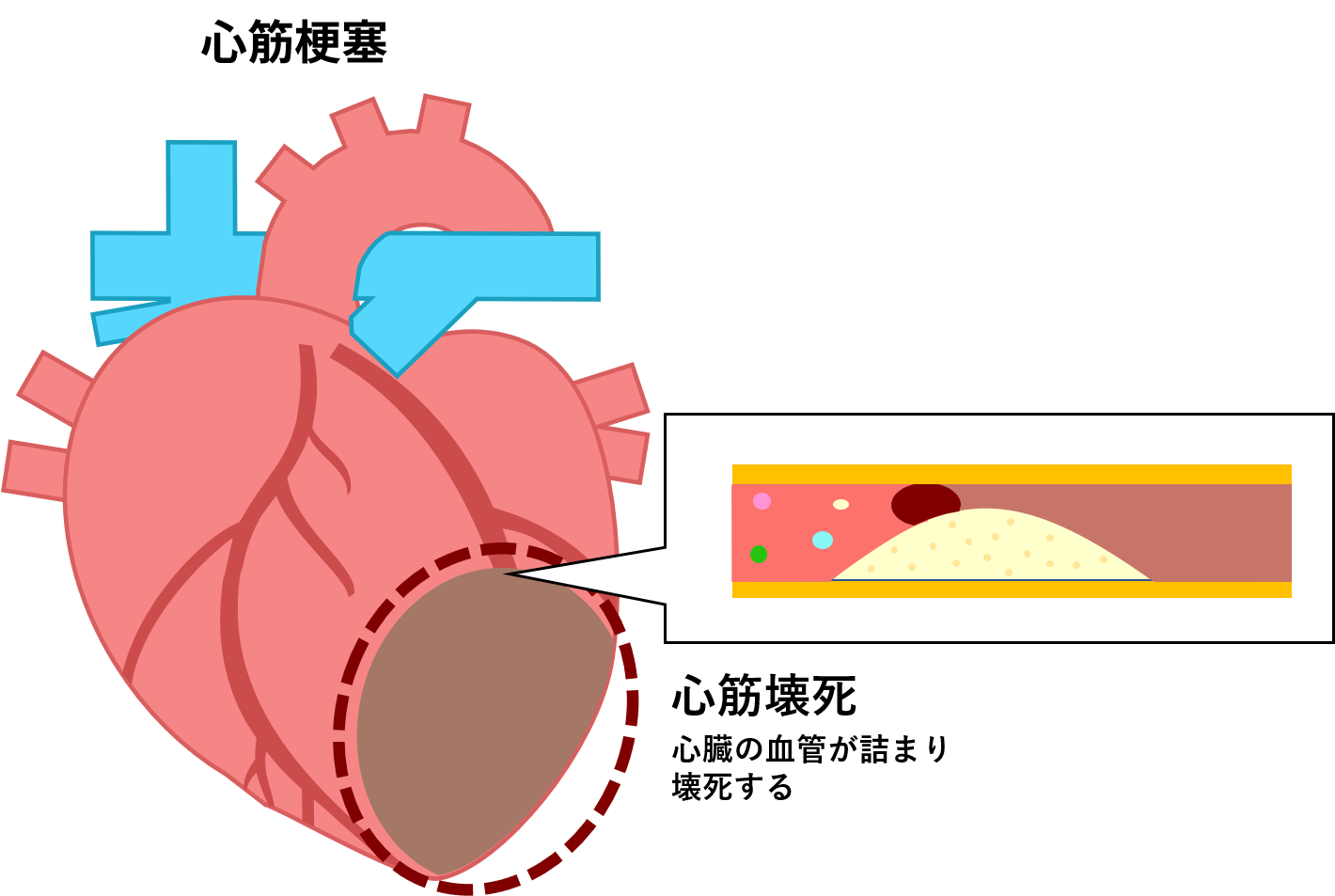
心臓は収縮と拡張を絶え間なく繰り返して全身に血液を送り出している筋肉のポンプです。この心臓の筋肉(心筋)に栄養分や酸素を含んだ血液を送っている血管を冠動脈といいます。
虚血性心疾患は、冠動脈が詰まってしまう「心筋梗塞」と冠動脈が狭くなる「狭心症」の2つが代表的です。「心筋梗塞」 も「狭心症」も生活習慣病である動脈硬化が原因ですが、違う点は緊急性です。狭心症と比べて、心筋梗塞は一分一秒を争う病気で、緊急の治療が必要です。
胸の真ん中から少し左側の痛みが15分以上続くか、出たり消えたりを繰り返します。胸の痛みは、不快感、重苦しい、絞めつけられる、圧迫される、押される、焼けつくような感じ、などとも表現されます。
急性心筋梗塞が疑われる場合には、たとえ状態が落ち着いていても一刻も早く病院で治療を受けるために、また、移動中の急変に対応するために、必ず救急車を呼びます(119番通報)。
特殊なカテーテルを使って詰まったり狭くなった冠動脈を広げ、心筋梗塞のダメージを最小限にくいとめる治療が受けることができます。病院で早く治療を受ければ助かる可能性が高くなります。効果が大きいのは急性心筋梗塞を起こしてから2時間以内です。
救急車を待っている間は、安静にして、周りの人はそばにいてください。AEDが近くにあれば持ってきておいてください。
心肺蘇生法について
胸の痛みや、肩から腕にかけての痛みで発症することが多いですが、歯の浮くような症状や、胃のあたり(みぞおち)の痛みで起こることもあります。また、息苦しさや動悸症状を伴うこともあります。
多くは荷物をもって急いで歩いたり、坂道・階段を上った時に症状が起こり、少し休憩すると改善します。しかし、動脈硬化が進行して血管の狭窄が進んでくると、安静時にも症状を起こすようになります。
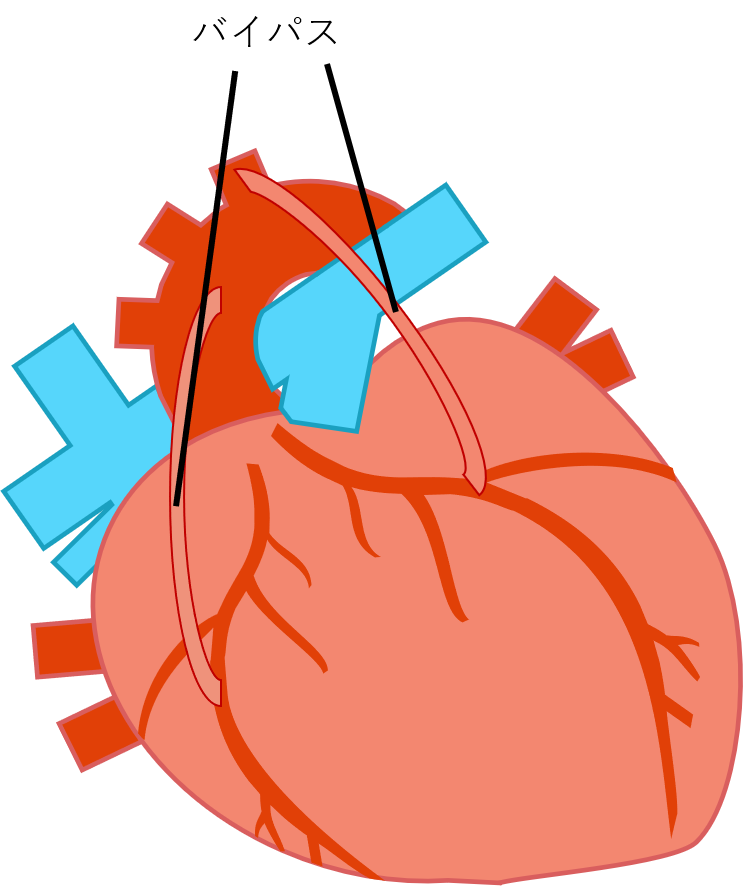
薬物療法、風船(バルーン)やステントで血流を改善させる冠動脈カテーテル治療や外科的に他の血管から血流を補うバイパス手術があります。

国立循環器病研究センターホームページ(虚血性心疾患)
東京都CCU連絡協議会(急性心筋梗塞・狭心症)
心臓は安静時では1分間に 60~80 回、1日 8~10 万回程度、片時も休むことなく規則的に拍動を続けて血液を全身や肺に送っていますが、この拍動のリズムの乱れを「不整脈」と呼びます。
不整脈には多くの種類がありますが、脈拍の乱れの他、脈が速くなりすぎる「頻脈性不整脈」、遅くなりすぎる「徐脈性不整脈」があり、放置しても問題のない不整脈から、突然死に繋がりすぐに対応しなければならない危険な不整脈まで様々です。
不整脈の中には、心房細動といって、心房が細かく震えることにより、心房内の血液がよどんで血の塊(血栓)が生じ、血流に乗って飛んでいくことで血管が詰まり、脳梗塞や全身性塞栓症を起こすものもあります。心房細動はまた長く続くと心不全や認知症になりやすいことも言われています。
ここでは、高齢化とともに患者数が増えており、脳梗塞の原因にもなる心房細動の治療について具体的にご説明します。
治療としては、薬物治療のほか、カテーテルアブレーションという根治治療法があります。また、心房細動の発症や再発の予防には、生活習慣の改善が有効です。
日本心臓財団
日本不整脈心電学会:映像で知る心房細動
国立循環器病研究センターホームページ(不整脈)
心臓弁膜症とは、心臓の部屋を分けている弁が加齢・感染症・外傷・先天的(生まれつき)などの問題によって正常に機能しなくなることで、心臓のポンプ機能に様々な支障をきたします。
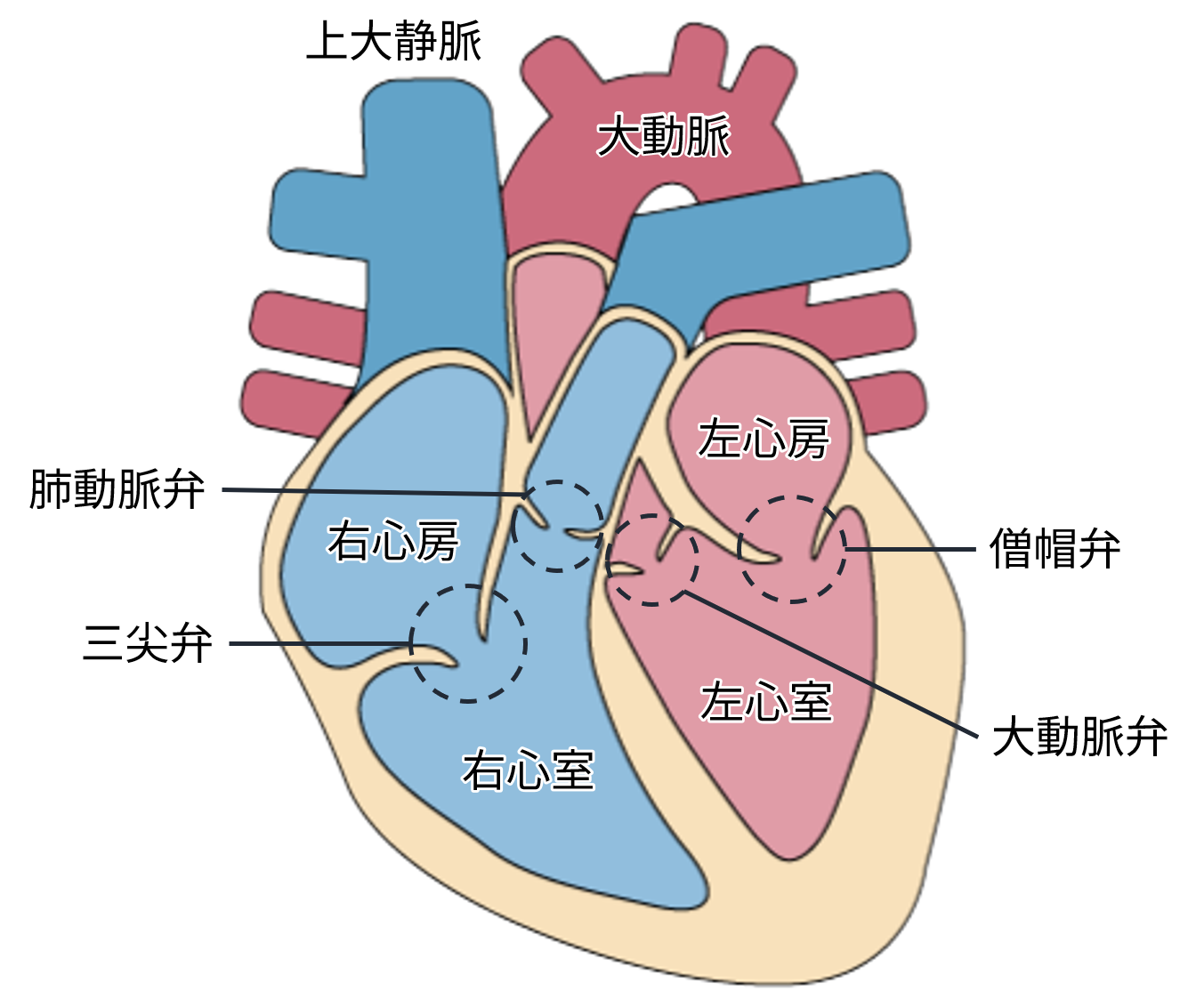

心臓は全身に血液と酸素を供給するポンプの役割をしています。
心臓の内部は、右心房・左心房・右心室・左心室の4つの部屋に分かれ、各部屋の境には弁があります。
弁は血液が常に一方向に流れるように働き、逆流を防ぐ役割を果たしています。聴診では健康な心音は「トクン」という音です。これは心臓の弁が閉まるときの音です。
心雑音は、弁が狭くなって血液が通りにくくなったり、弁に逆流があると発生します。聴診では心音と心音の間に、「シュー」、「ザ―」といった音が混ざって聞こえます。
定期健診で心雑音があると言われた方は、心臓弁膜症の可能性があります。
疲れやすい、息切れ、動悸など、心臓弁膜症の症状は加齢による身体症状と似ているため、見逃されがちです。
運動量が減ると、これらの症状にさらに気づきにくくなります。
気になる症状があれば、早めに医師に相談しましょう。
心臓弁膜症チェックリストをみる
心臓弁膜症は、健康診断や診察時の聴診による心雑音や、心電図異常がきっかけで指摘をされることが多い病気ですが、正確な診断やその重症度の評価には、心臓超音波検査(心エコー検査)が必要になります。
また、詳細な異常を検出するために胃カメラと似たような形状の経食道心エコーが必要な場合もあります。

心臓弁膜症は、年齢とともに少しづつ進行していきますが、治療可能な病気です。放っておくと心不全にいたることもあるため、早期に発見して適当な時期に治療することが大切です。
心臓弁膜症の治療方法には、重症度に応じて「保存的治療」と「手術治療」があります。
国立循環器病研究センターホームページ(心臓弁膜症)
虚血性心疾患(心筋梗塞、狭心症)や不整脈、弁膜症あるいは先天性心疾患やウイルス感染などによる心筋炎など、さまざまな原因により心臓のポンプ機能が低下して、身体が必要とするのに十分な血液を送り出すことができなくなることを「心不全」といいます。
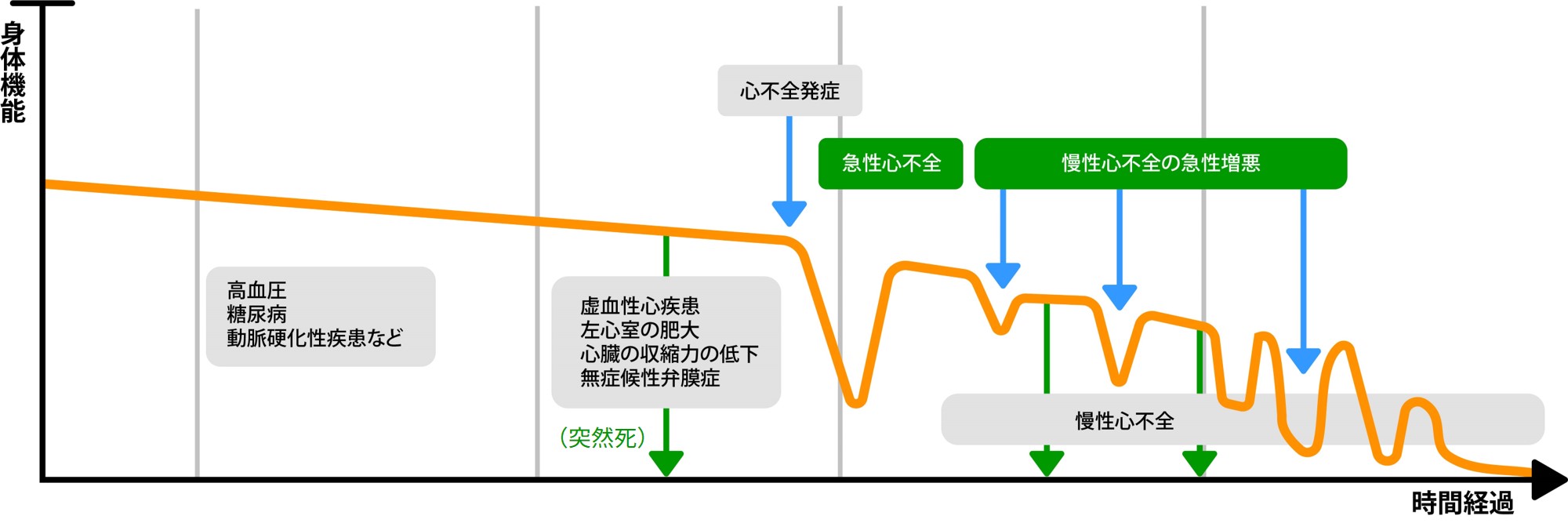
心不全の症状として以下のようなものがあります。これらがみられるときは早めに医療機関(かかりつけ医や循環器内科など)を受診しましょう。

心不全悪化の初期症状チェックリスト
慢性心不全に対しては薬物療法が中心となります。
心臓に対し「保護する」「休ませる」「水を引く」「力づける」といった作用がある薬を組み合わせて使用します。その人の心臓に合った薬剤の種類と量を決めることが大切です。外来で難しい時は入院して調整します。薬物療法により息切れやむくみなどが安定しますが、心臓自体は治ったわけではなく、心不全がコントロールされた状態です。良くなったと思い薬を勝手に止めてしまうと心不全がまた急に悪くなる危険があります。薬の必要性については必ず医師と相談しましょう。
薬物療法以外(非薬物治療)として、原因となる疾患(冠動脈疾患や弁膜症など)がある場合は、原因疾患に対する治療(カテーテル手術や外科手術など)を行います。さまざまな治療を行っても心不全により日常生活が送れない場合は、植込み型除細動器(ICD)や心臓再同期療法(CRT)の植込、さらに重症の場合は補助人工心臓の植込みや心臓移植の適応となる方もいます。
心不全症状がよくなっても、心臓が元の状態に戻ったわけではありません。繰り返す心不全による再入院を防ぐためには、適切な薬物治療・非薬物治療に加えて運動や食事など日常の生活習慣の見直しが大切です。
適切な運動は心臓を守る効果があります
心拍数が良い指標となります。一般的には1分間に120-140回程度まで心拍数が上がる運動が良いとされます。
(どのくらいの心拍数が適切かについては個人差があるため、医師やリハビリテーションの専門家に相談しましょう)自分でわかる目安として、「楽である」~「やや息が上がる」と感じる程度の有酸素運動(ウォーキングなど)が効果的です。強すぎる運動はかえって心臓に負担がかかり心不全を招くことがあります。


胸の痛みや息切れ、動悸やめまい、気分が優れないなどの症状が出た場合、すぐに運動を中止して医師の診察を受けましょう。
心臓リハビリテーションについて
食事・水分について
塩分は1日6g以下を目標に
(塩分の多い汁物を控える、だしのうまみや素材の味を生かすなど)


水分:心不全治療として、水分制限が必要な場合があります(1日1200ml以内など)。どの程度までの飲水量が適切であるか、医療スタッフにご確認ください。
バランスのよい食事をとる
心臓リハビリテーション学会HP(食事療法)
日本循環器協会(食事に気を付けよう)
服薬を徹底すること
決して自分で薬を減らしたり、やめたりしないことが大切です。薬の飲み忘れや自己判断による中断は、心不全の悪化の大きな原因となります。
心不全悪化の兆候がないか自分や家族でチェックする
血圧・体重を測定し(できれば毎日)記録する
動悸、息切れ、むくみなどの症状を確認し記録する
心不全悪化の初期症状チェックリスト
緩和ケア・ACP(人生会議)
今後、自分がどのような暮らしをしたいか、どんな医療・ケアを受けたいか、周囲の人や医療・介護スタッフと話し合いましょう。心不全が進行し、治療しても苦痛となる症状が続くようになったときは、緩和ケアにつき話し合うことも大切です。
緩和ケアについて
心不全手帳 第2版(日本心不全学会)
心不全解説ビデオ(日本心臓財団)
心不全(日本循環器協会)
国立研究開発法人国立循環器病研究センター(心不全)
東京都CCU連絡協議会(急性心不全)
大動脈は、心臓から送り出された血液が最初に通る、体の中で最も太い血管です。大動脈は樹木のように細かく枝分かれしながら、体のすみずみまで血液を運んでいます。
その樹木の幹に当たる大動脈は、心臓から出てまず頭側に向かいます。クエスチョンマークのように弓状に曲がりながら脳や、左右の腕に栄養を運ぶ3本の枝を出し、幹の部分は背中側に回り背骨の前を下半身へ向かいます。その途中でもさまざまな重要な臓器へ枝分かれしていきます。
大動脈瘤は、この大動脈がこぶのように病的にふくらんだ状態を指します。この「こぶ」ができた場所によって胸部大動脈瘤、腹部大動脈瘤などのように、呼び方が異なります。
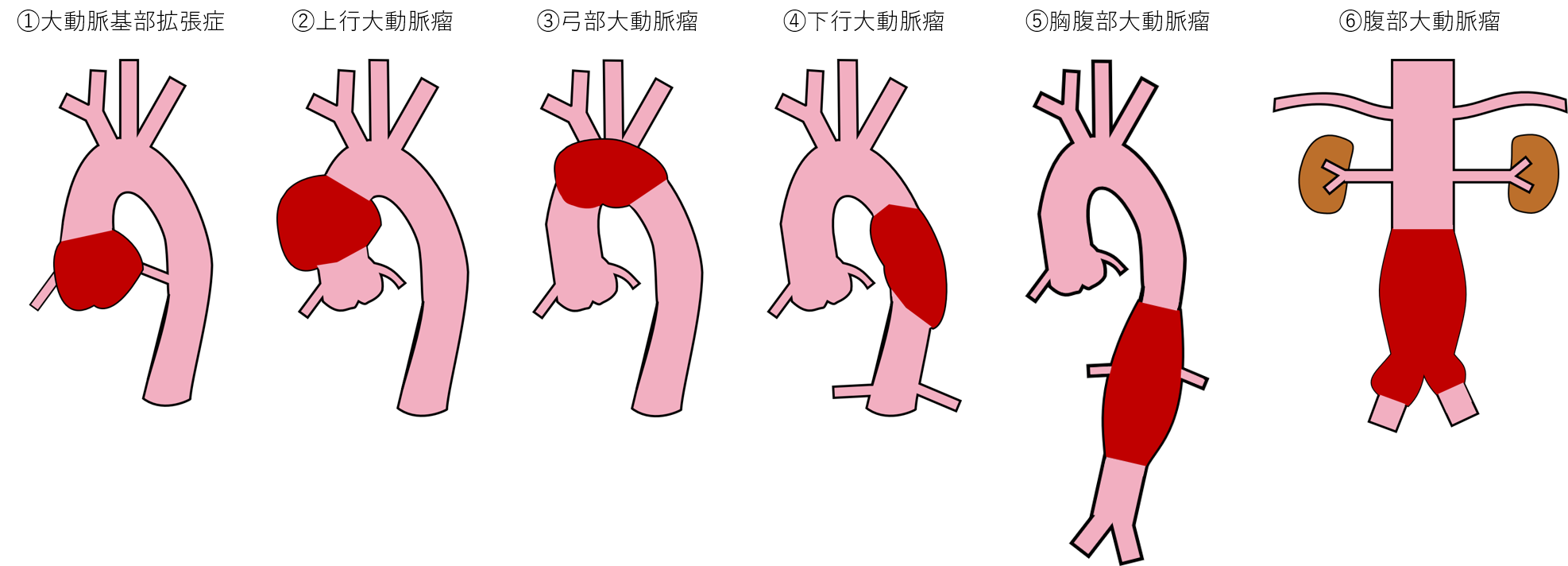
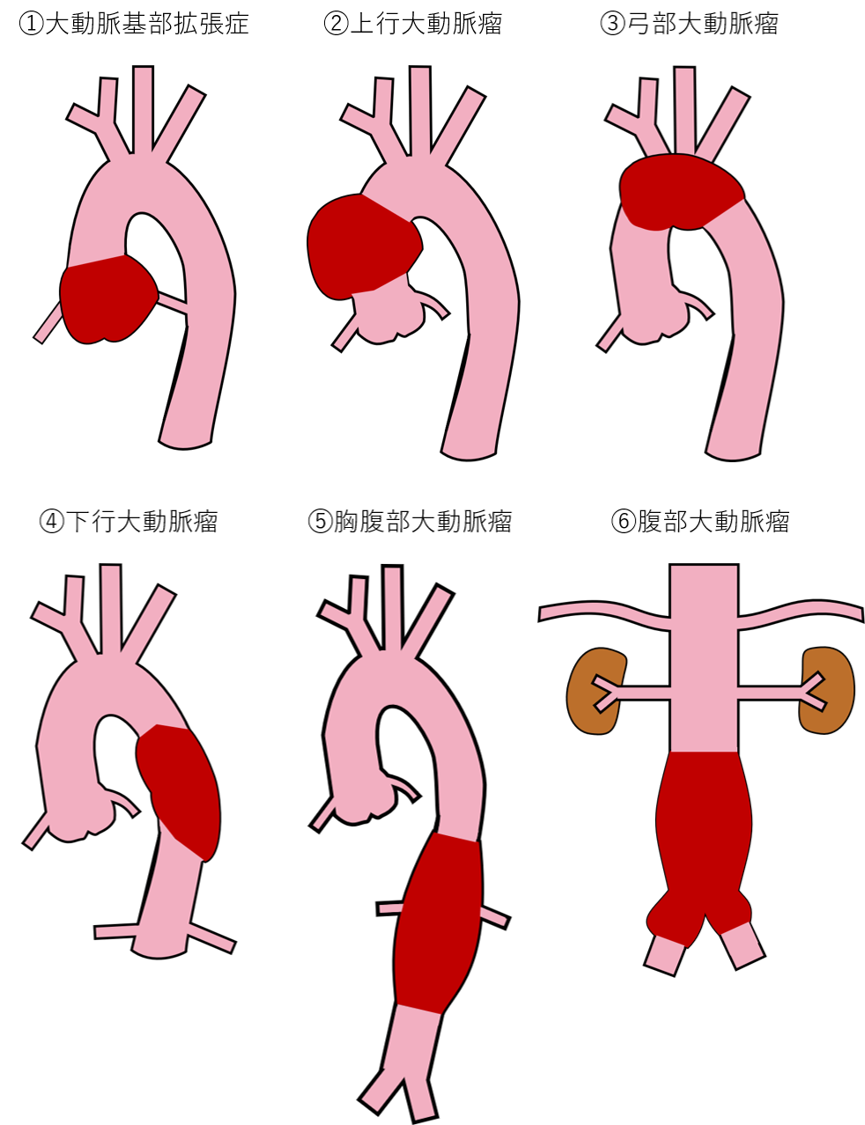
大動脈瘤は自覚症状がないまま大きくなる場合がほとんどです。
胸部大動脈瘤が大きくなると周囲の組織が圧迫されて症状が現れる場合が稀にあります。声帯の動きをつかさどっている神経(反回神経)が「こぶ」で圧迫されて起こるしわがれ声や、食べたものが気管に入ってしまうこと(誤嚥)などです。また、背中や胸の痛み、血痰や息苦しさ、食物が飲み込みにくい、といった症状が現れることもありますが、胸部大動脈瘤が急に大きくなって、破裂が差し迫っている可能性がありますので、すぐに専門医を受診する必要があります。
腹部大動脈瘤は、大きくふくらむと、やせている方で「こぶ」が目立つようになったり、お腹を触ったときに「こぶ」の拍動を感じることもありますが、他の病気で腹部の超音波検査やCT検査を受けた時に、偶然、発見されることもあります。腹部大動脈瘤の破裂が差し迫った場合は、腹痛や腰痛が起こることがあります。瞬間的な痛みではなく、持続する強い痛みであることが多いようです。
大動脈は、内膜、中膜、外膜の3層に分かれています。中膜がなんらかの原因で避けて、内膜と中膜の間に血液が流れ込むことで大動脈内に二つの通り道ができる状態が大動脈解離です。
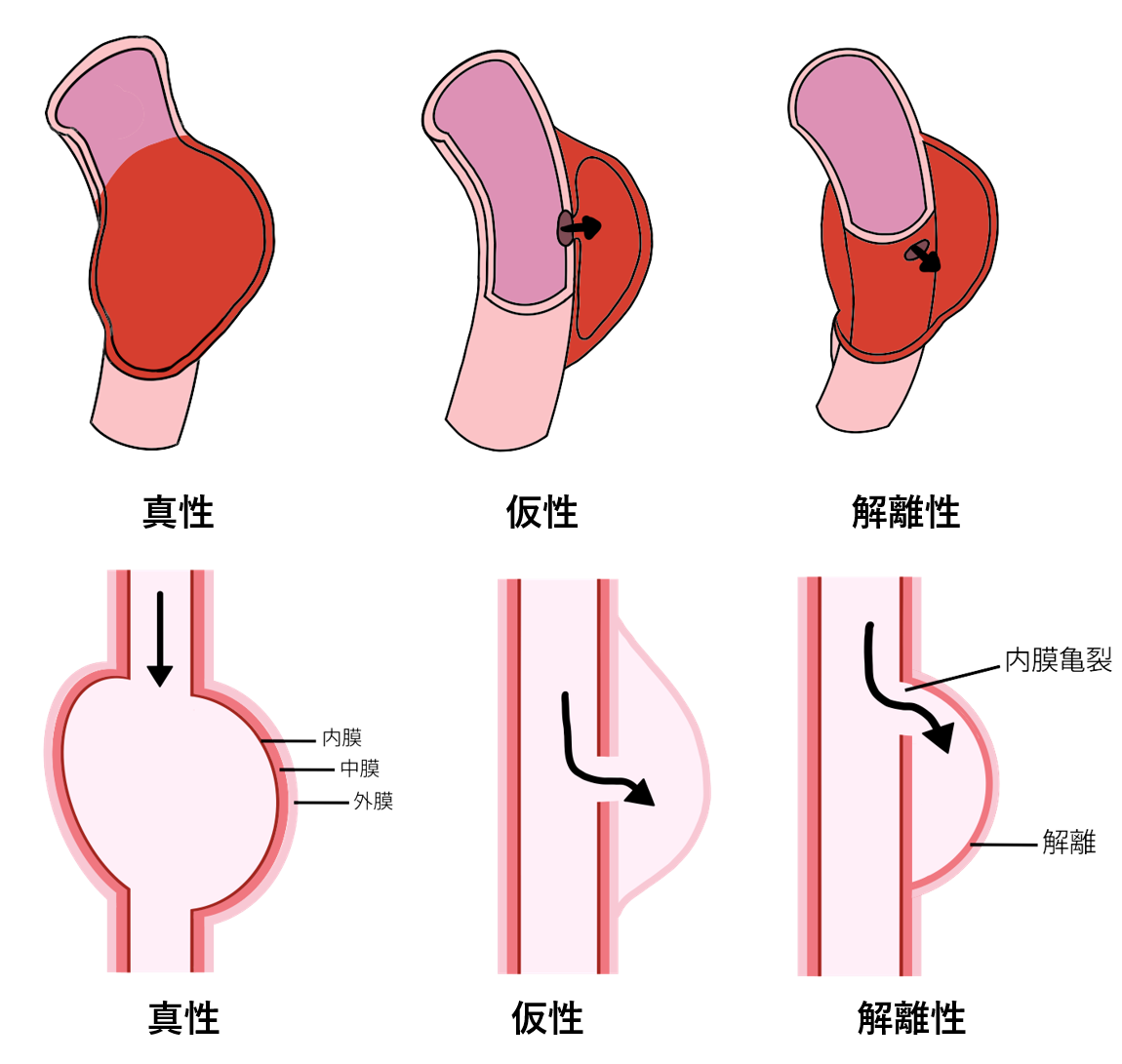
大動脈解離は、ほとんどの場合、何の前触れもなく、突然、背中や胸の激痛とともに起こります。また、起こったばかりの時は、血管が裂けているために血管の壁が薄くなり、きわめて破裂しやすい状態になります。とくに心臓近くの上行大動脈に解離が及ぶA型では、1時間に1%ずつ死亡率が上昇すると言われています。
突然、背中や胸に激痛が生じれば、大動脈解離も疑われますが、突然のことで冷静な判断ができないかもしれません。突然の背中や胸の激痛を起こす病気で、様子を見ても大丈夫と言える病気はありませんので、とにかく一刻も早く救急車を呼んで治療を受ける必要があります。
国立循環器病研究センターホームページ(大動脈瘤・解離)
<監修>
(主な心臓・血管病(心不全以外))
清水 渉(日本医科大学大学院医学研究科 循環器内科学分野 教授)
山本 剛(日本医科大学付属病院 心臓血管集中治療科部長)
(心不全)
迫村 泰成(牛込台さこむら内科院長)